|
|
检索丨周密
翻译丨宫小慧
校审丨廖丹 杨乐
病例描述
病例1患者女性,52岁,主因“干咳3日伴有高热、头痛、肌肉痛、关节痛、胸膜痛及呼吸困难”急诊入院。既往患有骨关节炎,长期服用氨基葡萄糖、对乙酰氨基酚、佐匹克隆。吸烟史(15盒/年),肥胖体质(体重指数(BMI)34kg/m2)。胸部X线和CT显示弥漫性磨玻璃影和沿支气管血管走行的外周肺叶实变(图1)。迅速转入ICU行机械通气。
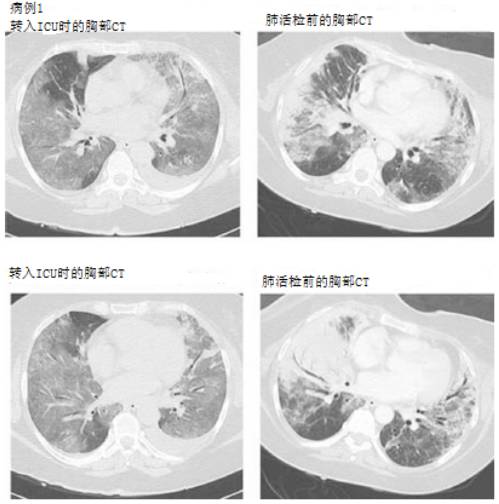
图1
入院检验及检查:
- WBC4.1×103/L,PLT 113×103/L,CRP 328mg/l,PCT 2.35ng/ml,LDH 2053U/L。
[/*] - 动脉血气分析示严重低氧血症(氧合指数48)
[/*]
治疗:
一开始即给予头孢曲松、左氧氟沙星、奥司他韦治疗,同时据当地的甲流(H1N1)疫情管理建议,加用氢化考的松治疗。
咽拭子筛查示流感病毒阳性,经特定rRT-PCR证实是新型甲型流感(H1N1)病毒。所有培养结果,包括LBA标本也是阴性,停用了抗菌药。
采取长期俯卧位,病人逐渐好转,开始恢复平卧位。
病情变化:
5天后患者氧合再次下降(氧合指数66),胸片示新的浸润灶,再次出现高热和炎性指标增高(WBC, CRP, PCT)。再次应用广谱抗菌药,同时继续俯卧位。患者处于俯卧位时行胸部CT检查毛玻璃集中区变为双肺实变区,主要分布胸膜下外周区(图1)。
只有单一器官衰竭、没有感染证据,肺部感染过程疑似机化性肺炎(OP)。请胸外科医师为正在俯卧位的患者小切口开胸肺活检,证实为新型流感病毒(H1N1)感染的机化性肺炎。其他病因被排除。病人接受了甲强龙冲击治疗(500mg/天,持续3天),疗效显著。随后顺利脱机痊愈出院。
病例2患者男性,36岁,主因“流感症状7日伴有呼吸困难”转入ICU,既往糖尿病,体重指数27.8kg/m2。
入院检验及检查:
- WBC2.5×103/L,PLT88×103/L,CRP153mg/L,PCT0.54ng/ml,CK1046U/L,LDH1250U/L。
[/*] - 血气分析示低氧血症(氧合指数131)。
[/*] - 胸片和CT示大面积磨玻璃影和实变(图2)。
[/*]

图2
治疗:
机械通气,俯卧位治疗,抗菌药物给予头孢曲松、复方新诺明、左氧氟沙星、奥司他韦,同时给予氢化考的松治疗(300mg/d)。
所有培养和血清学化验结果均是阴性,只有 rRT-PCR检测出H1N1阳性。所以抗菌药物只留下奥司他韦。俯卧位四天后,患者临床症状和放射线检查较前有所改善,体位改为平卧位。
病情变化:
十日后,患者再次出现发热,感染指标较前增高(WBC10×103/l,CRP190mg/l,但是PCT0.18ng/ml),肺氧和再次下降(氧合指数185)。CT示新的实变。二线抗菌药物再次应用,但是所有培养包括支气管灌洗液结果均为阴性。左肺下叶、上叶行胸腔镜小切口行肺活检,病理证实由新型流感病毒引起的阻塞性细支气管炎(OP)。治疗上给予甲强龙治疗,剂量与疗程与病例1的相同。临床症状和放射检查迅速改善,但是病人出现躁动、谵妄状态和严重的神经肌肉异常,导致了脱机困难和ICU留滞时间过长。然而在住院40日后,患者恢复较好顺利出院。
讨 论
阻塞性细支气管炎机化性肺炎(BOOP),最近被称为机化性肺炎,是一种少见的肺部疾病,病理表现为远端肺泡腔(肺泡和肺泡管)、细支气管管腔肉芽组织(炎症细胞、成纤维细胞和疏松结缔组织)增生,导致细支气管(闭塞性细支气管炎)和肺泡管的阻塞。人们认OP为肺部的一种非特异性炎症反应,常继发于各种病因,包括药物、毒物、放射物质、结缔组织疾病、肿瘤、肺移植和骨髓移植、慢性甲状腺炎、酒精性肝硬化、炎症性肠病、细菌或病毒感染。如果无上述病因时称为特发性机化性肺炎或者隐匿性机化性肺炎。
目前由流感病毒引起的机化性肺炎只有少数病例报道,患者免疫功能可正常或存在免疫缺陷。但到目前为止,与新型流感A病毒(H1N1)有关的机化性肺炎,其放射影像和病理结果从未进行过描述。机化性肺炎仍然是一个排他诊断。所以,一旦其他最常见的诊断被排除后,在患者病情允许的情况下,应该尽早进行介入检查,明确病理诊断和立即开始合适的治疗。支气管灌洗结果通常没有特异性,可以选择开胸肺活检明确机化性肺炎的诊断。我们的一名严重呼吸衰竭的患者,于俯卧位行CT和开胸肺活检,并没有明显并发症发生。
激素治疗在新型流感病毒(H1N1)危重患者的机制尚不明确和仍有争议。然而,适当的激素治疗并不会增加疾病风险,而且许多严重病例确实可能从中受益。所以如果以SARS、或严重社区获得性肺炎为参照,我们可以在危重患者入住ICU七日内应用氢化考的松。至于治疗是否有效,选择多大剂量,建议不久的将来可以进行大规模研究。
这两例患者快速转归主要由于全身性糖皮质激素的应用。有研究建议泼尼松起始剂量1mg/kg,但是也有数据证实使用0.5mg/kg的剂量也能有相同疗效。然而我们更喜欢应用大剂量激素确保两位患者的临床疗效。
这两例病例提供了新型流感病毒肺部受累临床证据。尽管ICU内19例确诊的新型流感病毒患者可能尚具局限性,但是这些患者中机化性肺炎发病率大于10%,超过了由结缔组织病引起的常规发病率,所以新型流感病毒患者住院期间病情加重如果表现高热和实变,没有明确的感染,建议应该与机化性肺炎鉴别诊断。
学习要点:
▲ 新型流感病毒危重患者住院期间病情加重如果表现高热和实变,没有明确的感染,建议应该与机化性肺炎鉴别诊断。
▲ 机化性肺炎仍然是一个排他诊断。所以,一旦其他最常见的诊断被排除后,应该尽早进行介入检查,明确病理诊断和立即开始合适的治疗。
▲ 开胸肺活检是可以帮助诊断机化性肺炎。即使在那些严重呼吸衰竭的患者操作也是可行且相对安全的。
延伸阅读相关概念
闭塞性细支气管炎是用来描述主要影响小气道(如,直径小于2mm)非特异性炎症性损伤,通常不损害相当大一部分肺间质的一般术语。
机化性肺炎也称为闭塞性细支气管炎伴机化性肺炎(bronchiolitis obliterans organizing pneumonia, BOOP)组织学特征为呼吸性细支气管、肺泡管和肺泡腔中的管腔内息肉,伴有更远端肺实质发生机化性肺炎的疾病。包括隐匿性机化性肺炎(cryptogenic organizing pneumonia, COP)和继发性机化性肺炎。我们本文主要谈论的是COP。
闭塞性细支气管炎综合征(bronchiolitis obliterans syndrome, BOS)。它是指可能出现在肺移植后的小气道阻塞引起的进行性气流受限的临床术语。BOS是由肺功能的变化来定义,而不是组织学改变。
发病机制
一般认为OP是肺泡上皮损伤的结果[1]。肺泡上皮最初损伤后,血浆蛋白渗出至肺泡腔,并发生成纤维细胞募集,肺泡腔内纤维蛋白形成。
临床表现[2]:
●持续性干咳(72%)
●呼吸困难(66%)
●发热(51%)
●不适感(48%)
●体重减轻大于10磅(57%)
胸部影像学检查
OP的胸片表现通常很有特征性,表现为双侧肺部阴影,呈斑片状或弥漫性,实变样或磨玻璃样,且胸片所见肺容积正常。
诊断
在缺乏促成因素或具体病程,存在相符的临床和放射影像学表现的患者中,OP的诊断以证实存在典型的组织病理学特征为依据。为了有足够的组织标本供病理科医生排除其他疾病,如,非特异性间质性肺炎或普通型间质性肺炎,我们倾向于通过电视辅助胸腔镜手术(video-assisted thoracoscopic surgery, VATS)或开胸手术获得肺活检标本,而不是经支气管活检[3]。
治疗
启动初始治疗的决策和初始治疗的选择取决于患者就诊时的症状和肺功能受损的严重程度、病变的放射影像学范围以及疾病进展速度[2]。
1.病情轻且稳定 — 对于症状轻微的患者,若肺功能测定结果接近正常或正常,放射影像学结果提示病变轻微,在症状或肺功能出现任何恶化之前只进行监测而不给予治疗是合理的做法。此类轻度疾病偶尔可能会自行缓解[3]。每隔8-12周对患者进行重新评估,以发现其症状或肺功能是否恶化。
2.对于轻度至中度疾病患者,可以选择大环内酯类进行治疗,特别是对于倾向于不采用糖皮质激素治疗的患者[4]。大环内酯类的益处被认为与抗炎作用而非抗微生物作用有关[5]。然而,COP的诊断经常是在患者应用1个或更多个疗程的大环内酯类抗生素治疗(针对假定的社区获得性肺炎)后确立的,在这种病例中,大环内酯类抗生素治疗不可能足以治疗该疾病。
3.病情持续或逐渐恶化 — 英国胸科学会指南的建议,通常使用的泼尼松初始剂量为0.75-1mg/(kg·d),且采用理想体重进行计算,最大剂量可至100mg/d[3]。
在随后的4-6周,泼尼松逐渐减量至0.5-0.75mg/(kg·d),同样使用理想体重进行计算。经过3-6个月的口服泼尼松治疗后,如果患者病情仍然稳定或改善,可逐渐减量至停药。
只要需要开展全身用糖皮质激素治疗,除了进行临床评估,每2-3个月还需要对患者进行常规随访,包括常规胸片检查和肺功能测定。首次出现疾病加重或复发的迹象时,就应增加泼尼松剂量至前一次治疗剂量或立即重新确定剂量。值得注意的是,在患者出现显著症状之前,胸片检查结果就可能发生改变。停用糖皮质激素之后,我们会在接下来的一年中对患者进行临床随访,并且会在接下来的一年中大约每3个月复查一次胸片。
预后
2/3的患者经糖皮质激素治疗康复,通常具有彻底的临床和生理学改善,胸片显示正常[1]。症状的改善可能偶尔较为急剧,1-2周即可完成,而大多数患者的症状改善较为渐进性,为数周至数月。
参考文献
1.Cordier JF. Cryptogenic organising pneumonia. Eur Respir J 2006; 28:422.
2.Myers JL, Katzenstein AL. Ultrastructural evidence of alveolar epithelial injury in idiopathic bronchiolitis obliterans-organizing pneumonia. Am J Pathol 1988; 132:102.
3.Bradley B, Branley HM, Egan JJ, et al. Interstitial lung disease guideline: the British Thoracic Society in collaboration with the Thoracic Society of Australia and New Zealand and the Irish Thoracic Society. Thorax 2008; 63 Suppl 5:v1.
4.Friedlander AL, Albert RK. Chronic macrolide therapy in inflammatory airways diseases. Chest 2010; 138:1202.
5.Stover DE, Mangino D. Macrolides: a treatment alternative for bronchiolitis obliterans organizing pneumonia? Chest 2005; 128:3611.
CASE REPORT系列
系列一:抽丝剥茧,探寻持续咳嗽真相!
系列二:小小痔疮大危害,痔疮手术后的肝脓肿!
系列三:咳嗽、气急,该病例的“元凶”竟是艾滋病!
系列四:奇怪的回盲部淋巴结肿大!
系列五:这个肺炎究竟是什么?
图文编辑:宋小船
审稿:陈文森 卢先雷
|
|